Este material es de carácter educativo e informativo únicamente, no sustituye ni reemplaza la consulta médica, y en ningún caso deberá tomarse como consejo, tratamiento o indicación médica. Ante cualquier duda deberá consultar siempre con su médico tratante.
La acromegalia, en la mayoría de los casos, es causada por un tumor no canceroso en la hipófisis (glándula pituitaria), llamado adenoma hipofisiario, que controla el crecimiento, metabolismo y la actividad reproductiva (1-3).
Afecta a sólo tres o cuatro pacientes por millón cada año y se desarrolla gradualmente, siendo diagnosticado hasta varios años después de la aparición del tumor.(1,2)
Sus síntomas (1,3)
Pueden ser causados por los niveles altos de la hormona de crecimiento y del factor de crecimiento insulínico (IGF-1) o por el propio tumor:
• Ensanchamiento de la nariz, labios, orejas y frente.
• Agrandamiento de la lengua y aumento del espacio entre los dientes delanteros.
• Cefaleas.
• Voz ronca; apnea del sueño y ronquidos fuertes.
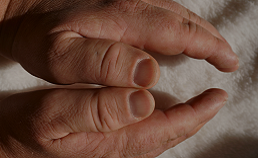
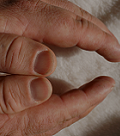
• Crecimiento de manos y pies.
• Aparición de marcas en la piel y sudoración excesiva.
• Artritis de las grandes articulaciones.
• Aparición de patologías asociadas (diabetes, hipertensión, insuficiencia cardíaca, pólipos en el colon, tiroides y útero).
¿Por qué es importante el diagnóstico temprano?
En los pacientes con acromegalia, la demora entre la aparición inicial de los síntomas y el diagnóstico, puede tardar entre 7 y 10 años, lo cual puede derivar en el surgimiento de otras enfermedades denominadas comorbilidades que generan una peor calidad de vida y un mayor riesgo de mortalidad (4).
El retraso en el diagnóstico conlleva a un deterioro psicosocial, depresión, distorsión de la imagen corporal y aislamiento social. De esta manera, el diagnóstico temprano es extremadamente importante para habilitar el inicio del tratamiento apropiado lo cual conducirá a mejores resultados (4,5).
¿Cómo se diagnostica la acromegalia?
Cuando existe la sospecha de la enfermedad se debe realizar un análisis de sangre para detectar los niveles de hormonas de crecimiento y la cantidad de IGF-1 (1-3,6).
Además, para confirmar la sospecha, se utiliza una prueba de tolerancia a la glucosa oral (OGTT), ya que la ingesta de azúcar reduce la secreción de la hormona del crecimiento, excepto en los casos de acromegalia, donde sus niveles se mantienen altos (1-4).
Por su parte, el tamaño y la ubicación del tumor se evalúan mediante una resonancia magnética (1-4)
Su tratamiento
El objetivo es restaurar los niveles de la hormona del crecimiento y del IGF-1 en la sangre (1,2). A su vez, la extirpación del tumor suele ser la primera opción.
Algunos tratamientos potenciales incluyen (1,2):
• Análogos sintéticos de la somatostatina
• Agonistas de la dopamina
• Antagonistas de la hormona del crecimiento
• Radioterapia
¿Qué significa vivir con acromegalia?
Esta enfermedad poco frecuente tiene una esperanza de vida similar a la de la población general si está controlada y tratada. Por lo tanto, la continuidad en el tratamiento y conversar sobre inquietudes con su médico es fundamental (7,8).
Además, el diagnóstico precoz generará alivio para evaluar las opciones del tratamiento (9). Vivir con acromegalia es posible, siendo fundamental una buena relación con el médico especialista y el acompañamiento de una red de apoyo. Hay pacientes que han logrado una vida plena, encontrando pasión, propósitos e inspiración a través de sus experiencias.